دربارهی پارکینسون؛ بیماری هولناکی که محمدعلی کلی را از پا انداخت
بیماری پارکینسون یک اختلال مغزی است که به سبب ابتلا به این عارضه، حرکات غیر ارادی مختلفی در سطح بدن رخ میدهد. به همین منظور، بیمار در راه رفتن و انجام امورات روزمره با مشکل مواجه میشود. با این حال، آیا بیماری پارکینسون یک اختلال قابل درمان است؟ آیا میتوان این بیماری را به سرعت شناسایی کرد؟
نشانههای بیماری پارکینسون مثل سایر اختلالهای عصبی به مرور زمان وخیمتر میشود. هر اندازه بیماری بیشتر پیشرفت میکند، بیمار در تکلم و راه رفتن با مشکلات بیشتری روبهرو خواهد شد. از طرفی دیگر، در این بیماری هم مثل سایر بیماریهای مشابه نظیر هانتینگتون، تغییرات مختلفی از جنبهی خلق و خو ایجاد میشود. برای مثال در این زمینه میتوان به مشکلات خواب، افسردگی، اختلالات حافظه و خستگی اشاره کرد.
با اینکه هنوز به نظر میرسد هر فردی میتواند به پارکینسون مبتلا شود، بر اساس برخی از تحقیقات مشخص شده که مردها بیشتر از زنها در معرض ابتلا به این عارضهی خطرناک هستند. هنوز ساز و کار این بیماری دقیقا مشخص نشده است؛ به همین سبب، علت تفاوت ابتلا در دو جنس مختلف همچنان در هالهای از ابهام قرار دارد. در حال حاضر تنها فاکتور مهمی که با اطمینان خاطر میتوان دربارهاش صحبت کرد، مقولهی سن است؛ چراکه اکثر بیماران، اولین علائم پارکینسون را پس از سن ۶۰ سالگی در خود میبینند و تنها ۵ الی ۱۰ درصد از بیماران تا پیش از سن ۵۰ سالگی درگیر علائم این بیماری میشوند. باید به این نکته هم اشاره کرد که علائم ابتدایی پارکینسون لزوما قرار نیست همیشه بروز پیدا کند و امکان دارد بیمار در همان ابتدای کار با برخی از علائم روبهرو نشود. در برخی از پروندهها هم جهشهای ژنتیکی به عنوان دلیل بیماری پارکینسون گزارش شده است. پیش از بررسی دلیل این اتفاق، بد نیست در ابتدا ساز و کار این بیماری تشریح شود.
علت بیماری پارکینسون
بیشترین نشانهها و علائم بیماری پارکینسون زمانی رخ میدهد که سلولهای عصبی درون بخش هستههای قاعدهای مغز دچار مشکل شده یا سلولهای این ناحیه به دلیل اتفاقاتی معلوم و حتی نامعلوم بمیرند. هستههای قاعدهای مغز، وظیفهی کنترل حرکات را برعهده دارند. این سلولهای عصبی (نورونها) قادر هستند مواد شیمیایی مهمی را مثل دوپامین ترشح کنند. هنگامی که نورونها دچار اختلال یا مرگ شوند، طبیعی است که میزان دوپامین هم کمتر ترشح میشود. این اتفاق موجب ایجاد اختلالهایی در حرکت میشوند. دانشمندان در تلاش هستند تا علت مرگ نورونها را در این ناحیه متوجه شوند.
بسیاری از سلولهای مغز بیماران مبتلا به پارکینسون محتوی اجسام لوی (Lewy Bodies) هستند. این اجسام در حقیقت بهواسطهی تجمعی از پروتئینهایی به اسم آلفا-سینوکلئین زیر میکروسکوپ رویت میشوند
علاوه بر مواردی که اشاره شد، بیماران مبتلا به این بیماری، از پایانههای عصبی نورونهایشان مادهای به اسم نوراپینفرین تولید میشود. این ماده در واقع یکی از پیامرسانهای شیمیایی اصلی دستگاه عصبی سمپاتیک است که کنترل بسیاری از عملکردهای بدن مثل جریان و فشار خون را برعهده دارد. فقدان یا کمبود نوراپینفرین میتواند بروز حرکات غیر ارادی در پارکینسون را توضیح دهد. ضمن اینکه خستگی، فشار خونهای بیقاعده و دشواری در بلع غذا از پیامدهای نقص در ترشح نوراپینفرین است. همچنین بیمار مبتلا به پارکینسون در بدترین حالت، هنگام بلند شدن از صندلی با یک افت فشار خون شدید ممکن است روبهرو شود.
بسیاری از سلولهای مغز بیماران مبتلا به پارکینسون محتوی اجسام لوی (Lewy Bodies) هستند. این اجسام در حقیقت بهواسطهی تجمعی از پروتئینهایی به اسم آلفا-سینوکلئین زیر میکروسکوپ رویت میشوند. دانشمندان در تلاش هستند تا عملکرد طبیعی و غیر طبیعی آلفا-سینوکلئین را بهتر درک کنند. همچنین ارتباط میان اجسام لوی و جهشهای ژنتیکی در بیماران مبتلا به پارکینسون هم علامت سوال مهم دیگری است که طی تحقیقات گستردهای که در سطح دنیا انجام میشود، این ارتباط بیشتر سر و شکل پیدا میکند.
به نظر میرسد برخی از مدلهای بیماری پارکینسون موروثی است و تنها چند موردِ محدود، به جهشهای ژنتیکی ارتباط مییابد. با اینکه ظاهرا ژنتیک نقش بسیار مهمی در بروز بیماری پارکینسون دارد، در پروندههای مختلف معمولا دیده شده که پارکینسون در خانواده و نسل قبلی قابل شناسایی نیست. به همین منظور، فرضیهای که در حال حاضر مورد پذیرش اکثر پژوهشگران پیرامون علت بیماری وجود دارد، مبنی بر ترکیبی بودن علت بیماری است. پارکینسون احتمالا به خاطر ترکیبی از اختلالهای ژنتیکی و فاکتورهای محیطی مثل در معرض قرار گرفتن به سموم مختلف در انسان ایجاد میشود. با این حال، همچنان تحقیقات بیشتر و متنوعتری پیرامون علت اصلی و دقیق ابتلا به بیماری پارکینسون در دست اقدام قرار گرفته است.
نشانههای بیماری پارکینسون
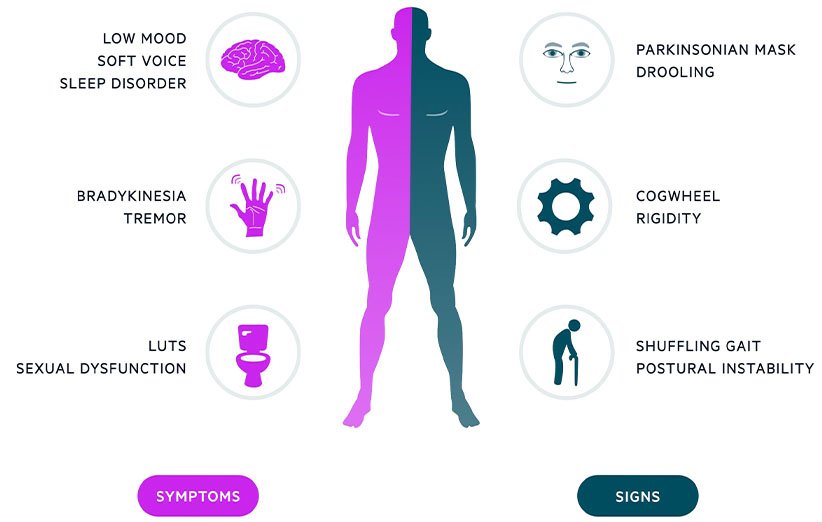
بیماری پارکینسون به طور کلی چهار نشانهی اصلی دارد:
- لرزش در دستها، پاها، آرواره و حتی سر
- سفتی عضلات، در این حد که عضلات به مدت بسیار طولانی منقبض خواهند ماند
- حرکات آرام
- از بین رفتن قدرت تعادل و توازن که اغلب موجب زمین خوردن بیمار میشود
بیماری پارکینسون علامت و نشانههای دیگری هم دارد که در برخی از افراد ممکن است دیده شود:
- افسردگی و سایر تغییرات روحی و روانی
- دشواری در بلع، جویدن و تکلم
- مشکلات ادراری یا یبوست
- مشکلات پوستی
علائم پارکینسون و سرعت پیشرفت بیماری در افراد مختلف تا حدود بهسزایی متفاوت است. به طور کلی نشانههای اولیهی بیماری به مرور وخیمتر میشوند. برای مثال بیماران در ابتدا دچار لرزش خفیف دست میشوند یا در بلند شدن از صندلی با مشکل مواجه میشوند. همچنین این دسته از بیماران در ابتدا امکان دارد در تکلم هر از گاهی تپق بزنند یا تغییر و تحولاتی در دستخط بیمار ایجاد شود. در مراحل ابتدایی پارکینسون، دیگر اعضای خانواده احتمالا میتوانند تغییرات جسمی را متوجه شوند.
بیماران مبتلا به پارکینسون همچنین در راه رفتن هم دچار تغییراتی میشوند. راه رفتن بیماران معمولا به یک شکل خاص انجام میشود. آنها قدمهای کوتاه و آرامی در هنگام حرکت برمیدارند؛ ضمن اینکه معمولا وزن بدنشان به سمت جلو متمایل بوده و همچنین دامنهی تاب خوردن دستها هم در این دسته از بیماران کاهش چشمگیری مییابد. همچنین بیماران در شروع یک حرکت با مشکل روبهرو میشوند. نشانهها معمولا در یک سمت بدن بروز پیدا میکنند. حتی جالب است بدانید که لرزش یا دیگر علامتهای حرکتی ممکن است در ابتدا تنها در یک دست انجام شود. با پیشرفت بیماری و وخیمتر شدن وضعیت سلامتی بیمار، در هر دو بخش این اتفاقات رخ میدهد. با این حال، امکان دارد نشانههای بیماری در یک سمت وخیم تر از سمت دیگر باشد.
بسیاری از مبتلایان به پارکینسون بیان کردهاند که پیش از تجربهی تغییرات جسمانی نظیر لرزش اندام و سفتی عضلات، از اختلالات دیگری مثل مشکل در خواب، یبوست، از بین رفتن حس بویایی و سندرم پای بیقرار رنج بردهاند. هر چند، اختلالات مذکور در انسانهای معمولی با افزایش سن ممکن است اتفاق بیفتد.
اختلالات شناختی؛ یکی از معضلات اصلی پارکینسون
بیماران احتمالا دچار تغییراتی در عملکرد فرایندهای شناختی میشوند. برای مثال ممکن است بیماران از اختلالهای حافظه، توجه و توانایی در برنامهریزی رنج ببرند. بر اساس مطالعات مختلف، اضطراب، افسردگی و تجویز برخی داروها میتواند بر بروز علائم مذکور تاثیرگذار باشند. با گذر زمان، بیماری پیشرفت خواهد کرد و برخی از بیماران علاوه بر نشانههای اشاره شده، نوعی از زوال عقلی یا دمانس را هم تجربه خواهند کرد. زوال عقلی میتواند بر حافظه و قدرت تصمیمگیری فرد در امورات روزمرهاش تاثیر مخربی داشته باشد.
تشخیص بیماری پارکینسون

متاسفانه در حال حاضر هیچ تست آزمایشگاهی و خونی برای تشخیص بیماری پارکینسون از نوعِ غیر ژنتیکی وجود ندارد. به همین سبب، پزشک بر اساس کسب اطلاعات از تاریخچهی پزشکی فرد و همچنین انجام آزمایشهای عصبشناختی میتواند به یک نتیجهی واحد برسد.
مشابه به بیماری پارکینسون، اختلال و بیماریهای دیگری در حیطهی عصبی وجود دارد که نشانههایی شبیه به پارکینسون از خود نشان میدهند. برای مثال میتوان به آتروفی عضلانی و زوال عقلی ناشی از اجسام لوی اشاره کرد که علائم شبهِ پارکینسونی در آن دسته از بیماران هم به خوبی رویت میشود. به همین سبب، تشخیصهای اشتباه در زمینهی پارکینسون به طور کلی رایج است و پزشک ممکن است بیماری دیگری را به اشتباه به اسم پارکینسون تشخیص دهد. از آنجایی که بیماریهای مختلف، پروسههای درمانی متفاوتی را هم طلب میکنند، شناسایی و تشخیص صحیح پارکینسون به شدت اهمیت مییابد.
آیا بیماری پارکینسون درمان قطعی دارد؟
در حال حاضر هیچ درمان قطعی برای بیماری پارکینسون وجود ندارد. با این حال، شیوههای درمانی مختلفی برای مقابله با پیشرفت بیماری وجود دارد که جلوی وخیم شدن نشانههای بیماری را میگیرد.
داروهایی که در حال حاضر برای مقابله با بیماری وجود دارد، باید چند خصیصهی کلی را داشته باشند. افزایش سطح دوپامین در مغز، اولین ویژگی مهم داروهاست. مواد دارویی باید روی سایر مواد شیمیایی مغز مثل گیرندههای عصبی تاثیر داشته باشند تا نقل و انتقال اطلاعات به درستی انجام شود. همچنین داروهای پارکینسون باید بتواند نشانههای غیر حرکتیِ بیماری را تنظیم کنند.
استراتژی اصلی درمان پارکینسون در مادهای به اسم لوودوپا (Levodopa) خلاصه میشود. سلولهای عصبی از لوودوپا استفاده میکنند تا دوپامین ساخته شده و به تبع مغز به عملکرد صحیح خود ادامه دهد. معمولا بیماران این ماده را به همراه داروی دیگری به اسم کربیدوپا (Carbidopa) دریافت میکنند. کربیدوپا جلوی برخی از آثار منفی داروی لوودوپا را میگیرد؛ چراکه لوودوپا میتواند موجب تهوع، استفراغ، کاهش فشار خون و بیخوابی در بیمار شود. به همین سبب میزان مقدار لوودوپا هر چه بیشتر باشد، به نفع درمان بیماری نیست و باید حد و حدود مطلوبی برای این ماده در نظر گرفت.
بیماران پارکینسون احتمال دارد که از پروسهی درمانی خسته شوند و به یکباره مصرف لوودوپا را قطع کنند. این امر به شدت خطرناک است و به هیچ وجه توقف پروسهی درمانی توسط بیمار توصیه نمیشود. هر تغییراتی در روند درمانی باید تحت نظر پزشک معالج صورت پذیرد. از طرفی دیگر، قطع ناگهانی مصرف لوودوپا میتواند اثرات منفی خاصی را در بر داشته باشد. برای مثال بیمار در تنفس با خطر جدی روبهرو میشود. پزشک همچنین میتواند چهار مدل داروی دیگر هم برای جلوگیری از پیشرفت بیماری تجویز کند:
- داروهای تحریککنندهای که تولید دوپامین را در مغز تحریک میکنند.
- مهارکنندههای آنزیمی برای افزایش میزان دوپامین توسط کندسازی روند شکسته شدن آنزیمهایی که دوپامین را در مغز تخریب میکنند.
- آمانتادین به منظور کاهش حرکات غیر ارادی در سطح بدن
- داروهای آنتی کولینرژیک به منظور کاهش لرزش و سفت شدگی عضلات
تحریک الکتریکی مغز
برای بیماران مبتلا به پارکینسون که به دارو درمانی اصلا پاسخ مناسبی نمیدهند، پزشک معالج ممکن است به یک پروسهی دیگر روی بیاورد. پزشک در جریان یک عمل جراحی، الکترودهایی را در بخشهایی از مغز قرار میدهد و این الکترودها توسط یک سیم رابط به یک دستگاه الکتریکی که روی قفسه سینه قرار میگیرد، اتصال مییابد. دستگاه و الکترودها، تحریکهایی بدون درد را در بخشهایی از مغز القا میکنند که در ارتباط با کنترل حرکات است. در حقیقت با تحریکهای الکتریکی قرار است جلوی پیشرفت علائمی نظیر لرزش و سفت شدگی عضلانی گرفته شود.
اگر از این رویکرد درمانی فاکتور گرفته شود، راه حلهای دیگری هم وجود دارد. برای مثال رژیم غذایی سالم و بدون چربی، تلاش برای فعالیتهای ورزشی کوتاه اما پر بازده، ماساژ درمانی و همچنین ورزشهای سادهای مثل یوگا میتواند برای بیماران مفید واقع شود.
چند باور اشتباه دربارهی بیماری پارکینسون

همانند باورهای اشتباهی که پیرامون سایر بیماریهای مهم در سطح دنیا وجود دارد، دربارهی بیماری پارکینسون هم باورهای اشتباهی وجود دارد. برخی از این باورها به طور کلی منشا علمی نداشته و برخی دیگر از باورها بر اساس یک موضوعِ علمی، به اشتباه برداشت شده است. در ادامه، به چند باور اشتباه دربارهی بیماری پارکینسون اشاره میشود.
پارکینسون تنها یک اختلال حرکتی است
با اینکه بخش اعظمی از نشانههای پارکینسون به اختلالهای حرکتی ارتباط دارد، باید به نشانههای غیر حرکتی این بیماری هم اشاره کرد. برای مثال میتوان به زوال عقلی و اختلالهای شناختی اشاره کرد که معمولا در اواخر دورهی بیماری رخ میدهد. همچنین اختلالهای روانشناختی مثل اضطراب، استرس و اشکالات خواب هم در بیماران پارکینسون دیده میشود.
داروهای پارکینسون مسبب بروز نشانههاست
برخی اعتقاد دارند داروهای پارکینسون سمی است و تنها موجب تسریع پیشرفت بیماری میشود. با این حال، باید اشاره کرد که بیمار به لوودوپا نیاز مبرم دارد. این دارو باید به بیماران تجویز شود تا نشانههای حرکتی در بدن این دسته از بیماران مرتفع شود. پژوهشگران مدتها پیش توانستهاند ثابت کنند که مصرف لوودوپا موجب بدتر شدن وضعیت بیماری نمیشود. آنها با تجزیه و تحلیل بر گروهی از بیماران که لوودوپا را دریافت کردهاند، به این نتیجه رسیدهاند که این دارو موجب تشدید پارکینسون نمیشود. بنابراین، مسمومیت لوودوپا در حد و اندازهای نیست که برای بیماران پارکینسون نگرانکننده باشد.
تمامی افراد مبتلا به پارکینسون از لرزش اندام رنج میبرند
این نشانه در اکثر بیماران پارکینسون وجود دارد که اندامها دچار لرزش میشوند. با این حال، موضوعی نیست که بتوان به تمام بیماران نسبت داد؛ چراکه بیماران متعددی مبتلا به پارکینسون شدهاند، اما اصلا تجربهای را مبنی بر لرزش دست و پا گزارش نکردهاند.
به جز دارو درمانی هیچ کار دیگری نمیتوان برای درمان انجام داد
در حقیقت میتوان بیمار را به انجام فعالیتهای روزمره تشویق کرد. هر اندازه بیمار بتواند فعالتر باشد، پیشرفت بیماری هم با سرعت کمتری انجام میشود. ظاهرا بین فعالیت مستمر بیماران و پیشرفت بیماری میتوان یک رابطهی خطی در نظر گرفت که به بتوان به تمامی بیماران نسبت داد.
تحریک الکتریکی مغز، تنها یک درمان آزمایشی است
تحریک الکتریکی مغز یک فرایند جراحی است که پیشتر دربارهاش توضیح داده شده است. این رویهی درمانی میتواند اثرات مربوط به نشانههای حرکتی را کاهش دهد. برخی از مردم فکر میکنند تحریک الکتریکی یک روند ترسناک و صرفا آزمایشگاهی است که نباید به آن تن داد. پارکینسون در وخیمترین حالت ممکن تنها از طریق تحریک الکتریکی مغز قابل درمان است و میتوان امید داشت که جلوی پیشرفت بیماری از این طریق گرفته شود. این روش چند دهه است که توسط پزشکان مورد استفاده قرار میگیرد. به همین سبب، پروسهی درمانی بر اساس یک استاندارد مشخص انجام میشود.
ابتلا به بیماری پارکینسون مساوی است با مرگ حتمی
با وجود اینکه پارکینسون نشانههای به شدت مهلکی دارد، این بیماری قرار نیست به منزلهی مرگ سریع و حتمی بیمار باشد. بیماری پارکینسون به تنهایی عامل مرگ نیست و به دلیل وقوع نشانهها و علائم متعدد، به تدریج کیفیت زندگی فرد مختل میشود. اگر پیشرفت بیماری به خوبی مدیریت شود، میتوان بیمار را برای یک زندگی با کیفیتتر امیدوار کرد.
انگیزه دادن به بیمار برای انجام فعالیتهای بدنی به شدت برای وضعیت سلامتی جسمی و روحی بیمار مناسب خواهد بود. البته باید این نکته را مد نظر قرار داد که دغدغهی بیمار باید صرفا انجام چند حرکت ساده باشد. به همین سبب، باید از انجام فعالیتهای سنگین و ورزشهای هوازیِ سخت پرهیز کرد. از طرفی دیگر، اطرافیانِ بیمار باید مدام به فرد برای زندگی و جنگیدن با این بیماری انگیزه بدهند. دانشمندان در اقصی نقاط جهان در تلاش هستند تا راه حلی برای ریشهکن کردن بیماری پارکینسون بیابند.
سد خونی مغزی؛ مقولهای که شاید به کشف درمان پارکینسون ختم شود
در داخل بافت مغزی، مانعی به اسم سد خونی-مغزی (Blood-Brain-Barrier) وجود دارد که مغز به واسطهی این سد، تنها به یک سری از مواد خاص اجازهی ورود میدهد. در برخی از بیماریها، عملکرد سد خونی-مغزی دچار تغییر و تحولاتی میشود. در بیماری پارکینسون، اختلال سد خونی-مغزی به خلق یک فرضیهی جالب ختم شد. آیا سد خونی-مغزی میتواند در درمان بیماری پارکینسون کارایی خاصی داشته باشد؟
لان و همکارانش در دانشگاه چین در صدد پاسخ به این سوال، پژوهشی را در این زمینه انجام دادهاند. محققین به اندازهگیری و بررسی دو فاکتور به نامهای نیتریک اکساید و فاکتور رشد عروقی اندوتلیالی (VEGFA) پرداختند؛ دو فاکتور بسیار مهمی که در روند رگزایی اثرات بسیار مهمی دارد. در این پژوهش دیده شده سطح بیان فاکتور VEGFA افزایش قابل توجهی از لحاظ آماری داشته است. به همین سبب، مسدودسازی مسیر پیامرسانی VEGFA میتواند یکی از راهکارها برای جلوگیری از پیشرفت بیماری پارکینسون و حتی درمان تلقی شود. هر چند این مسئله را هم باید خاطر نشان کرد که فاکتور رشد VEGFA برای رگزایی در کل بافتهای بدن به کار میآید و صرفا محدود به ناحیهی مغزی نیست. بنابراین انسداد این مسیر باید به صورت موضعی و هوشمند انجام شود. محققین حوزهی علوم پزشکی شاید بتوانند در آیندهی نزدیک با استفاده از فناوری نانو تکنولوژی، داروهای شیمیایی هوشمندی را بسازند که فقط ناحیهی محل بحث در بافت مغز از لحاظ بیان فاکتور VEGFA مورد پردازش قرار گیرد.


